
千葉県で糖尿病診療をご希望の方へ:
当クリニックの特徴
千葉県船橋市・京成線三咲駅近くにある糖尿病専門外来です。 当クリニックでは、複数名の糖尿病専門医と、専門医を目指す若手医師が診療にあたり、管理栄養士・理学療法士・正看護師・臨床検査技師など糖尿病療養指導士(CDE-J、CDE-Chiba)の資格を持つスタッフと連携し、充実したチーム医療を行っています。
診療の流れ
初診の方
※状況で順が変わります
再診の方
血圧測定
※状況で順が変わります
診療の特徴
病型、病態、身体状況、生活状況などを把握したうえでの治療計画
まず、糖尿病の病型や病態、合併症・併存症の有無を丁寧にチェックします。その結果をもとに、患者さん一人ひとりに合った治療計画を立てます。
多職種によるサポート
- 管理栄養士による栄養相談:患者さんの合併症や生活環境に即した栄養面でのアドバイスをします。
- 理学療法士による運動支援:患者さんの身体状況に合わせた安全で効果的な運動を実践できるようにします。
- 看護師・臨床検査技師による検査と療養面談:必要な採血や検査を行い、療養の困りごと、次回の予約などを話し合います。
- 医師による薬剤治療:患者さん個々に療養計画をたて、患者さんとともに内服薬や注射薬を選択し、評価していきます。
以上、それぞれの専門的な立場から、患者さんに最適な治療法をご提案し、日常生活のサポートをしていきます。
最新機器を活用した血糖管理
インスリン治療が必要な場合などには、リアルタイムCGM(持続グルコースモニタリング)を用いてグルコースプロファイルを確認し、低血糖や血糖変動をできる限り抑えた、安全で安定した血糖管理を追求します。また、必要に応じてインスリンポンプ療法も行います。
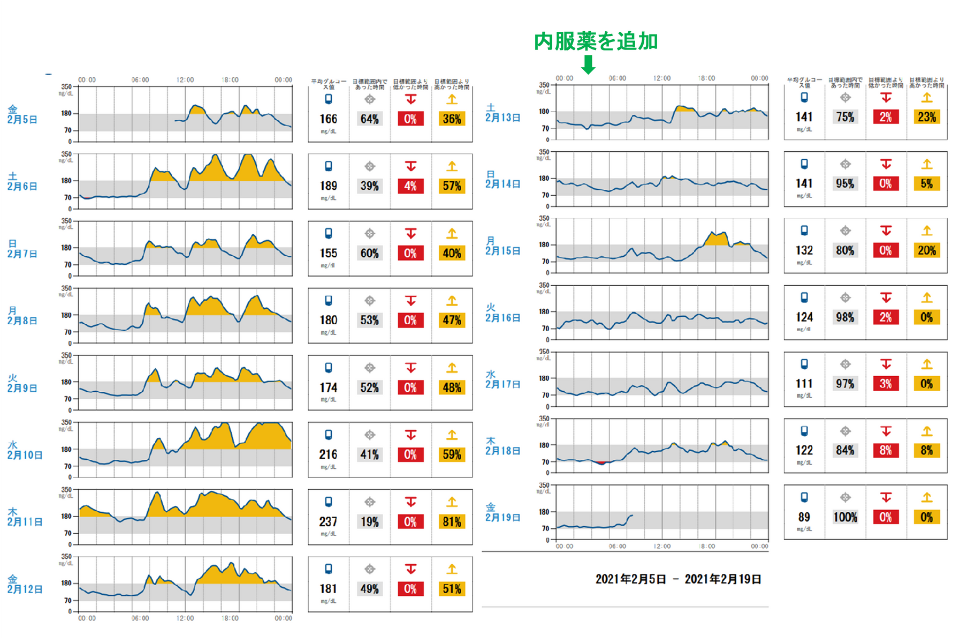
CGMを利用した例:CGMでは1日のグルコースパターンが10日~14日間記録できます。この方はインスリン治療していて左半分のようにコントロールがうまくいっていません(高血糖を示す橙色が多い)でしたが、ある薬を追加した結果、右半分のようにコントロールがよくなりました(橙色がほとんどなくなりました)。このような変化がCGMを使うと確認でき、治療に役立ちます。
リアルタイムCGMを試してみよう!(選定療養)
■リアルタイムCGMとは?
当クリニックでは、選定療養費制度を利用したリアルタイム持続グルコース測定(リアルタイムCGM) を行っています。リアルタイムCGMは、皮下に装着した小さなセンサーにより、10日間〜約14日間、連続してグルコース値(血糖値に相当)の変化を測定できる機器です。
測定結果は、ご自身のスマートフォンまたは専用の表示機器で、リアルタイムに確認できます。
■何がわかるようになるの?
指先での血糖測定だけでは分かりにくい、次のような変化を視覚的に確認できます。
- 食後にどのくらい血糖が上がっているか
- 夜間や早朝に血糖が下がりすぎていないか
- 食事内容・運動・睡眠と血糖変動の関係
血糖値を「点」ではなく「流れ」として把握できるため、日常生活の見直しや、今後の治療方針を考える際の参考になります。
■対象となる方
本制度によるリアルタイムCGMは、糖尿病と診断されていてインスリン製剤を使用していない方 が対象です。特に、次のような方に適しています。
- 血糖値やHbA1cは比較的安定しているが、生活習慣の影響を詳しく知りたい方
- 食事や運動と血糖変動の関係を具体的に把握したい方
- 将来の治療や生活改善に役立てたい方
※保険診療でインスリン治療中でリブレ2やDEXCOM G7をご使用中の方はこの制度を用いてお渡しできません。
■使用する機器と費用について
以下の 2種類のリアルタイムCGM機器があります。
Dexcom G7
- センサー(消耗品):1個 7,000円
・約10日間測定可能
・料金には診療時に結果の分析と解説も含みます - 専用モニター(スマートフォンを使用しない場合):1台 8,000円
・半永久的に使用可能
・料金にはスタッフによる取り扱い説明も含みます
FreeStyle リブレ2
- センサー(消耗品):1個 8,000円
・約14日間測定可能
・料金には診療時に結果の分析と解説も含みます - 専用モニター(スマートフォンを使用しない場合):1台 8,000円
・半永久的に使用可能
・料金にはスタッフによる取り扱い説明も含みます
■ご希望の方へ
リアルタイムCGMの実施を希望される方は、診察時に医師に、またはスタッフやお気軽にご相談ください。測定の目的や生活スタイルに合わせて、適した機器や活用方法をご案内します。
高い患者さん定着率
治療や指導の継続性を大切にしているため、患者さんの定着率は非常に高く、多くの方が長期にわたって通院されています。
まとめ
当クリニックの糖尿病外来は、船橋市・三咲駅近くで通いやすく、専門医と多職種が連携した質の高い診療を受けられる環境です。糖尿病でお困りの方、より良い血糖コントロールを目指したい方は、ぜひ一度ご相談ください。
このような方はぜひご相談ください
- 健診などで「血糖値が高い」「糖尿病が疑われる」と指摘された
- 食事や運動をしても血糖コントロールが難しい
- リアルタイムCGM(リブレやG7)を検討したい
- インスリン治療が必要かどうか判断したい
- 糖尿病の病状や合併症の有無を詳しくチェックしてほしい
- 納得した糖尿病診療を受けたい
よくあるご質問
Q-1. 糖尿病は生活習慣が悪いからなるのですか?
1型糖尿病は生活習慣とは関係ありません。2型糖尿病は生活習慣病と呼ばれますが、実際には「遺伝体質」と「生活パターン」の両方が関わります。日本人は体質的に糖尿病になりやすく、仕事や家庭の事情で食事や睡眠が不規則になったり、運動する時間がとれないことが発症に影響します。つまり、必ずしもご本人の「生活習慣」だけが原因ではなく、本人を取り巻く「生活環境」が生活パターンに大きな影響を及ぼしていることが多いのです。
Q-2. 糖尿病の薬は低血糖を起こしやすいのですか?
以前はインスリンやSU薬が中心で低血糖が問題となっていました。しかし近年は薬の進歩により、低血糖を起こしにくい(理論的には起こさない)治療が主流となっています。当院ではそれらの薬を選び、やむを得ずSU薬やインスリンを使う場合でも、低血糖のリスクを最小限に抑えるような処方をしています。
Q-3. いずれは必ずインスリン注射になりますか?
必ずしもそうではありません。血糖を適切に管理すれば膵臓の働きを守ることができ、インスリン注射をせずに経過できる方が圧倒的に多いと言えます。近年は膵臓のβ細胞を保護する作用を持つ薬も登場しており、治療を早期から適切に行うことでインスリン注射を回避できる可能性が高まっています。
Q-4. 糖尿病は進行すれば失明や透析になるのですか?
現在はそのような時代ではありません。日本で行われた大規模研究でも、血糖・血圧・脂質をしっかり管理し禁煙を徹底すれば、合併症を大幅に防げることが証明されています。さらに、心臓や腎臓を守る新しい薬も広く使われるようになり、適切に治療を継続していれば重度の合併症は高い確率で防止できます。
Q-5. 糖尿病は不治の病で短命になるのですか?
適切な治療を続ければ、糖尿病のない方と同じように健康寿命を保つことが可能です。むしろ定期的な通院と検査により、他の病気を早期に発見できることもあり、通院を継続している方の中には一般の方以上に健康的な生活を送っていて健康長寿を保っているケースも決して少なくはありません。
糖尿病という病気について
糖尿病とは
糖尿病とは
糖尿病は、血液中のブドウ糖(血糖)が慢性的に高くになる病気です。血糖の調整には「インスリン」という膵臓から分泌されるホルモンが重要な役割を果たします。インスリンは体内でブドウ糖を細胞に取り込み、エネルギーとして利用させる働きを持っています。「インスリンの作用が十分でないためにブドウ糖が有効に利用されずに血糖値が高くなっている状態」が糖尿病です。
糖尿病は主に、
- インスリン分泌不全(インスリンの量が足りない)
- インスリン抵抗性(インスリンは出ているが効きにくい)
- その両方が組み合わさった状態
によって起こります。
糖尿病の分類
糖尿病は原因や発症の仕組みにより、以下のように分類されます。
1型糖尿病
主に自己免疫反応により膵臓のβ細胞が破壊され、インスリンがほとんど分泌されなくなるタイプです。小児や若年者に多いですが、成人や高齢者でも発症することがあります。治療にはインスリン注射が必須です。
2型糖尿病
日本人の糖尿病の90~95%を占めます。遺伝的体質に加えて、過食・運動不足・肥満などの生活習慣が大きく関わります。インスリン抵抗性とインスリン分泌の低下が同時に進むことが特徴です。
その他の特定の機序による糖尿病
膵臓の病気、ホルモン異常、薬剤(ステロイドなど)の影響で起こる糖尿病です。
妊娠糖尿病
妊娠中に見つかる糖代謝異常で、母体と胎児の健康のため適切な管理が必要です。
糖尿病の症状
糖尿病が初期で血糖がそれほど高くない時は症状がほとんどありません。しかし、インスリンの作用が弱まって血糖が非常に高くなると、
・のどが渇く、多飲・多尿
・体重減少
・疲労感、倦怠感
・視力のかすみ
などが出現します。通常はむしろ自覚症状がないのが糖尿病の特徴ともいえます。自覚症状が出る前に合併症はどんどん進行しますので、症状に頼らず、定期的な健診や血糖測定で早期に発見し、中断せずに治療を継続することが大切です。しつこいですが、治療中断は絶対に禁物です。
糖尿病の合併症
血糖が高い状態が長く続くと、血管や神経にさまざまな障害が起こります。〈 〉に覚え方も載せました。
細小血管症
糖尿病に特有の合併症です。
- 神経障害〈し〉:手足のしびれ、感覚の低下、足潰瘍の原因となります。したがって、定期的にアキレス腱反射などで神経障害の有無をチェックしましょう。
- 網膜症〈め〉:眼の網膜に出血や新生血管が生じ、放置すると失明の原因になります。したがって、定期的な眼科受診が必要になります。
- 腎症〈じ〉:腎臓の働きが低下し、最終的には人工透析が必要になります。したがって、定期的に尿への蛋白の漏れや、腎臓の機能のチェックが必要になります。
大血管症
太い血管の障害です。糖尿病は動脈硬化を強く進めて以下の病気を引き起こします。
- 閉塞性動脈硬化症(下肢血流障害)〈え〉:以前はASO(えーえすおー)と呼ばれていました。足の血管が詰まる病気です。足が腐る壊疽(えそ)もついでに覚えましょう。
- 脳梗塞(脳血管障害)〈の〉:脳の血管が詰まり、身体のマヒや血管性認知症の原因にもなります。
- 狭心症、心筋梗塞(心臓の血管障害)〈き〉:心臓の血管が詰まり、胸が痛くなったり心臓の一部が壊死して機能が失われる病気です。また、糖尿病があると心臓のポンプ作用が低下して心不全も起こりやすくなります。
併存症①
高齢化すると誰でも起こりうる病期ですが、糖尿病があると、より早く深刻になります。
- 骨粗鬆症〈こ〉:骨がもろく折れやすくなりますが、さらに糖尿病では骨の質(骨質)も悪くなります。
- がん(悪性腫瘍)〈が〉:糖尿病の最大死因はがんです。通院中も常にがんを見逃さないようにしましょう。
- 認知症〈に〉:糖尿病の人では血管障害型だけでなく、アルツハイマー型認知症が進行します。

併存症②
糖尿病に合併しやすい上に、糖尿病と双方向性に悪化しやすい関係にある病気です。
- 肝臓の障害〈か〉:脂肪肝やNASH(最近ではMASHといいます)
- 筋肉の障害〈き〉:筋肉の質低下と量減少をサルコペニアといいます。フレイルの原因になります。
- 歯の障害〈は〉:歯周病

※「しめじ」「えのき」「こがに」「かき」「は=葉っぱ」は『鍋の具材』を連想すると覚えやすいですね。
糖尿病の検査
診断や経過観察のために、主に次の検査を行います。
- 血糖測定:空腹時血糖か随時血糖
- HbA1c:過去1〜2か月の平均血糖を反映する重要な指標
- 尿検査:尿糖、尿タンパク(腎症の早期発見)、尿ケトン
- 血中C-ペプチド:膵臓機能のチェック
- 合併症チェック:眼底検査、腎機能検査、心電図、頸動脈エコーなど
糖尿病の治療法
糖尿病の治療の柱は以下の3つです。
- 食事療法:適正なエネルギーで、栄養素のバランスを整え、規則正しい食習慣を心かけることが基本です。極端な制限ではなく、管理栄養士のもとで健康的に「無理なく続けられる食生活」を目指します。
- 運動療法:ウォーキングや筋力トレーニングはインスリンの効きを改善します。合併症をチェックして医師と理学療法士により無理のない運動を勧めます。
- 薬物療法:病状などに応じて経口血糖降下薬や注射薬を単独または組み合わせて使用します。
糖尿病治療の目標
糖尿病の治療は「血糖値を下げること」自体が目的ではありません。合併症を予防し、健康で質の高い生活を送ることが本来の目標です。
- HbA1c 7.0%未満を一つの目安としますが、年齢・合併症・膵臓の機能・使用薬剤の低血糖リスク・心身の状態に応じて個別化します。
- 血圧・脂質・体重の管理も欠かせず、禁煙も含めて総合的な生活習慣病管理が必要です。
まとめ
糖尿病は長く付き合っていく病気ですが、専門医と多職種チームのサポートがあれば安定した生活を送ることが可能です。当クリニックでは、患者さん一人ひとりに合わせた治療と生活習慣の改善を一緒に考えていきます。


